«Я теперь киборг!» — гордо заявляет австралиец Лиам Зибиди, молодой программист, blockchain/Fullstack engineer и писатель, как он преподносит себя на страницах своего . В начале августа он завершил свой DIY-проект по созданию носимого устройства, которое он без ложной скромности окрестил «искусственной поджелудочной железой». Речь скорее идет о саморегулируемой инсулиновой помпе, и наш киборг в некоторых аспектах своего творения не искал легких путей. Подробнее о концепции устройства и open source технологиях, на которые он опирался — далее в статье.
 иллюстрации за исключением схемы устройства взяты из
иллюстрации за исключением схемы устройства взяты из
Сахарный диабет for dummies
У Лиама — сахарный диабет 1-го типа.
Если корректно — то слово «диабет» означает группу заболеваний с повышенным диурезом — выделением мочи, но доля больных именно сахарным диабетом (СД) больше, и короткое название негласно прижилось для СД. Еще в Средние века у большинства больных СД отмечали наличие в моче сахара. Прошло довольно много времени до открытия гормона инсулина (которому предстояло также стать первым в истории полностью отсеквенированным белком) и его роли в патогенезе СД.
Инсулин — важнейший гормон, который регулирует метаболизм множества веществ, но основное влияние он оказывает на обмен углеводов, в том числе «главного» сахара — глюкозы. Для метаболизма глюкозы в клетках инсулин является, грубо говоря, сигнальной молекулой. На поверхности клеток существуют специальные молекулы-рецепторы инсулина. «Садясь» на них, инсулин дает сигналом к запуску каскада биохимических реакций: клетка начинает активно транспортировать глюкозу внутрь сквозь свою мембрану и перерабатывать ее внутри.
Процесс выработки инсулина можно уподобить работе людей-волонтеров, пришедших бороться с наводнением. Уровень инсулина зависит от количества глюкозы: чем ее больше — тем больше в ответ поднимается общий уровень инсулина. Повторюсь: важен именно уровень в тканях, а не количество молекул, прямо пропорциональное глюкозе, ведь инсулин сам не связывается с глюкозой и не расходуется на ее метаболизм, как и волонтеры не пьют прибывающую воду, а строят дамбы определенной высоты. И необходимо поддерживать этот определенный уровень инсулина на поверхности клеток, как и высоту временных дамб на затопленных участках.
Понятно, что если инсулина начинает не хватать, то метаболизм глюкозы нарушается, она не проходит в клетки, накапливаясь в биологических жидкостях. Это и есть патогенез СД. Раньше существовала запутывающая терминология «инсулинозависимый/независимый СД», но корректнее классифицировать так: СД 1-го типа — это физическая нехватка инсулина (причина тому, чаще всего — гибель клеток поджелудочной железы); СД 2-го типа — это снижение реакции организма на уровень собственного инсулина (все причины до конца не выяснены и разнообразны). 1-й тип — волонтеров стало мало и они не успевают строить дамбы; 2-й тип — дамбы нормальной высоты, но то ли дырявые, то ли построены поперек.
Проблема ручной регулировки
Оба типа, как становится понятно, ведут к повышенному уровню глюкозы вне клеток — в крови, моче, что оказывает негативное влияние на весь организм. Приходится жить, считая и в шприце и тарелке соответственно. Но ведь нельзя все время вручную регулировать то, что делал сам организм. Человек должен спать, а во сне уровень инсулина продолжает падать; человек может из-за бытовых обстоятельств не поесть вовремя — и тогда у него упадет уже сахар под действием искусственно удерживаемого уровня инсулина. По сути, жизнь оказывается в тоннеле пределов уровня глюкозы, сверху и снизу за которыми — кома.
Отчасти решением этой проблемы стали современные устройства, пришедшие на смену шприцам — инсулиновые помпы. Это прибор, использующий постоянно введенную подкожную иглу для автоматической дозированной подачи инсулина. Но одна сама по себе удобная подача не гарантирует корректной заместительной инсулиновой терапии без данных о текущем уровне глюкозы. Это — еще одна головная боль медиков и биотехнологов: экспресс-тесты и правильное прогнозирование динамики уровней инсулина и глюкозы. Технически это стало реализовываться в виде систем continuous glucose monitoring — CGM. Это — разнообразные устройства, считывающие непрерывно данные от постоянно введенного под кожу датчика. Данный способ менее травматичен и более привлекателен для пользователей, чем классический , но последний точнее и рекомендуется к использованию, если уровень сахара все же оказался сильно «уронен» либо как-то еще быстро изменяется во времени.
Промежуточным звеном в этой системе является человек — обычно сам пациент. Он осуществляет регулировку подачи инсулина в зависимости от показаний глюкометра и ожидаемого тренда — поел ли он сладкого либо готовится пропустить обед. Но ведь на фоне точной электроники человек становится слабым звеном — что если в течение сна он допустит сильную гипогликемию и потеряет сознание? Либо еще как-либо неадекватно поведет себя, забудет/пропустит/неправильно настроит прибор, особенно, если он еще ребенок? На такие случаи многие люди задумались о создании систем с обратной связью — чтобы устройство ввода инсулина ориентировалось на вывод с датчиков глюкозы.
Обратная связь и open source
Однако сразу же возникает проблема — как помп, так и глюкометров на рынке много. Кроме того, это все исполнительные устройства, а им нужен общий процессор и софт, который ими управляет.
На Хабре уже выходили статьи [, ] на тему объединения двух приборов в одну систему. Помимо добавления третьего кейса, я расскажу немного о глобальных проектах, которые объединяют усилия энтузиастов, желающих собрать подобные системы самостоятельно.
Проект OpenAPS (Open Artificial Pancreas System, свободная искусственная поджелудочная), основан Даной Льюис из Сиэтла. В конце 2014 года она, также диабетик 1-го типа, решилась на подобный эксперимент. Попробовав, а затем подробно описав свое устройство, она в итоге открыла , где подробным образом описывается, как самому объединить свои CGM-глюкометр и помпу, в различных вариациях от разных производителей, с необходимыми промежуточными устройствами, вариантами софта на Github, с большим количеством документации от растущего сообщества пользователей. Самый важный аспект, на который делает упор OpenAPS — это «мы вам поможем подробными инструкциями, но сделать вы все должны сами». Дело в том, что подобная деятельность — в шаге от серьезных санкций от FDA (американской Food and Drug Administration, в юрисдикцию которой входят все лекарства и изделия медицинского назначения). И если она не может запретить вам ломать сертифицированные приборы и объединять их в самодельные системы, чтобы применить их на себе, то любая попытка помочь вам его сделать или продать будет строго наказана. Вторая, но не менее важная идея OpenAPS — безопасность самодельной системы. Документация в виде и четкие, подробные алгоритмы нацелены именно на то, чтобы больной помог, а не навредил себе.
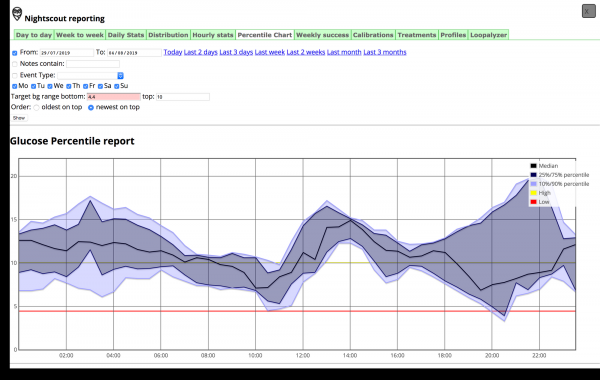 окно аккаунта Nightscout
окно аккаунта Nightscout
Другой проект, , позволяет пользователям загружать данные со своих CGM-устройств в облачное хранилище в реальном времени через смартфон, умные часы и другие девайсы, а также просматривать и обрабатывать полученные данные. Проект нацелен на максимально информативное и удобное использование данных, и также содержит подробные гайды, например, глюкометров со смартфонами с той или иной ОС и необходимым софтом и промежуточными трансмиттерами.
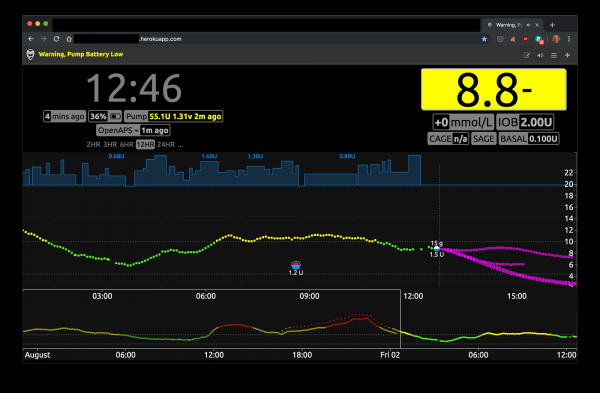
Визуализация данных важна для определения суточных колебаний глюкозы при вашем образе жизни и возможной коррекции поведения и приемов пищи, для трансляции данных в удобном графическом виде на смартфон или умные часы, для прогнозирования трендов уровня глюкозы в ближайшее время, а кроме того, эти данные могут считываться и обрабатываться софтом OpenAPS. Именно это и использует Лиам в своем проекте. На КДПВ статьи — его личные данные с облачного сервиса, где фиолетовая «вилка» справа — это и есть прогнозируемые уровни глюкозы, предсказанные OpenAPS.
Проект Лиама
О проекте можно подробно прочитать в соответствующей записи его блога, я лишь попробую пересказать его более схематично и наглядно.
Хард включает в себя следующие устройства: инсулиновую помпу Medtronic, которая у Лиама была изначально; CGM (глюкометр) FreeStyle Libre с NFС-датчиком; к нему — трансмиттер MiaoMiao, передающий данные от кожного NFC-датчика на смартфон по Bluetooth; микрокомпьютер Intel Edison, как процессор для управления всей системой с помощью Open APS; Explorer HAT — радиотрансмиттер для соединения последнего со смартфоном и с помпой.
Круг замкнулся.
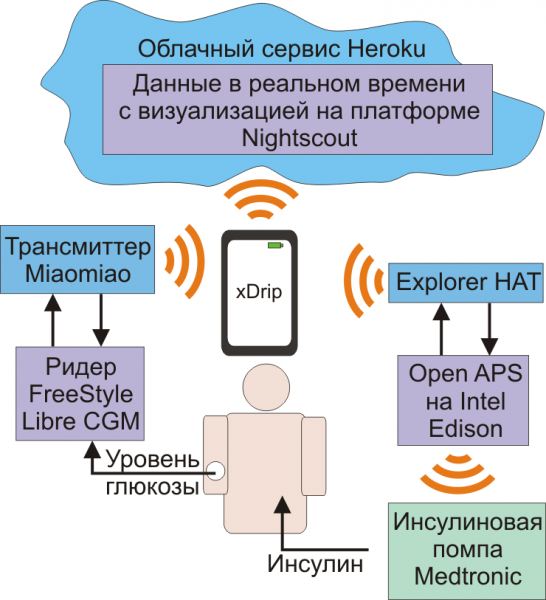
Вся хардварная часть обошлась Лиаму в 515 евро, за исключением помпы, которая у него была ранее. Все вещи он заказывал на Амазоне, в том числе и снятый с производства Edison. Также подкожные датчики для CGM Libre являются недешевым расходником — 70 евро за штуку, которого хватает на 14 дней.
Софт: во-первых, дистрибутив линукс Jubilinux для Edison и далее установка на него OpenAPS, с чем автор устройства, по его словам, помучился. Далее — настройка передачи данных с CGM на смартфон и в облако, для чего ему пришлось лицензировать персональную сборку приложения xDrip (150 евро) и настройка Nightscout — его через специальные плагины нужно было «поженить» с OpenAPS. Также возникли проблемы с работой всего устройства, но комьюнити Nightscout успешно помогло Лиаму в поиске багов.
Конечно, может показаться, что автор переусложнил проект. Уже давно снятый с производства Intel Edison был выбран Лиамом как «более энергоэффективный, чем Raspberry Pi». Apple ОС тоже добавила трудностей с лицензией на софт и расходов, сопоставимых с Android-смартфоном. Однако его опыт полезен и пойдет в копилку множества подобных проектов самодельных устройств, которые призваны за относительно небольшие деньги заметно улучшить качество жизни многих людей. Людей, которые все больше привыкают рассчитывать на свои силы и навыки.
Лиам рассуждает о том, что СД 1-го типа сделал его несвободным, и созданное им устройство — способ вернуть себе психологический комфорт контроля над собственным телом. И помимо возвращения себе нормального образа жизни, создание системы инсулиновой помпы с обратной связью стало для него мощным опытом самовыражения. «Лучше уж держать свой метаболизм под контролем кода на JS, чем попасть в больницу» — пишет он.
Источник: habr.com


